Сахарный диабет и его лечение с использованием клеточных технологий
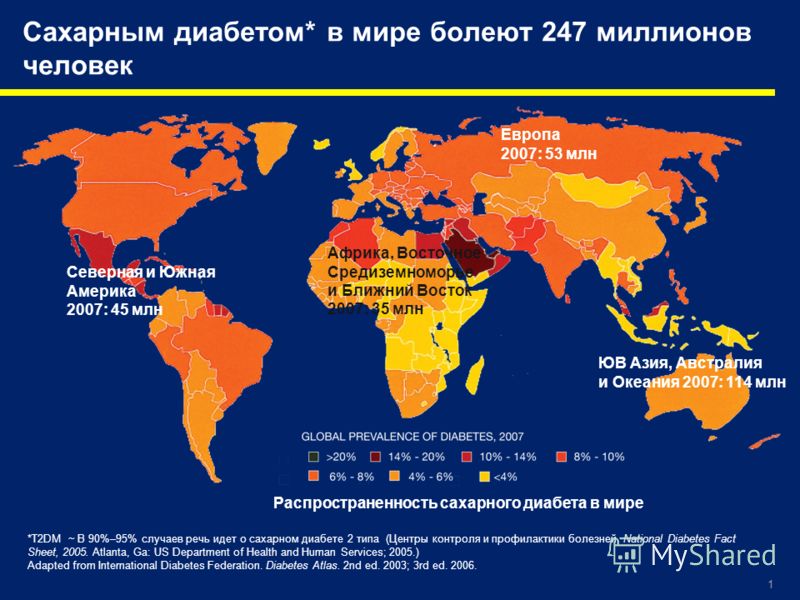
Сахарный диабет является хроническим заболеванием, развивающимся вследствие недостаточного продуцирования инсулина поджелудочной железой, нарушения действия инсулина или при сочетании обоих факторов.
Инсулин — гормон, вырабатываемый бета-клетками островков Лангерганса поджелудочной железы. Он необходим для поступления глюкозы, основного энергетического субстрата, в клетку. Следовательно, при недостаточности инсулина наблюдается повышение глюкозы крови (гипергликемия). При высоком уровне глюкозы происходит связывание избытка глюкозы с белками клеток, результатом чего является их повреждение, вызывающее дисфункцию и недостаточность различных органов, особенно глаз, почек, нервов, сердца и кровеносных сосудов.
Типы сахарного диабета
Выделяют три основных типа сахарного диабета: сахарный диабет 1 типа, сахарный диабет 2 типа и гестационный сахарный диабет. Вне зависимости от типа СД, в целом, наблюдаются однонаправленные нарушения метаболизма, вызванные хронической гипергликемией, и обусловленные ими сосудистые повреждения.
Симптомы
Основными симптомами СД являются: учащенное мочеиспускание, жажда, повышение аппетита (СД 1 типа), общая слабость; потеря веса; нечеткость зрения; долгозаживающие раны; потеря веса, несмотря на повышенный аппетит (СД 1 типа); покалывание, боль, онемение в руках/ногах.
Диагностика
Диагностика сахарного диабета основывается на выявлении повышения в крови глюкозы. В норме глюкоза натощак в капиллярной крови должна быть менее 5,6 ммоль/л, в венозной крови менее 6,1 ммоль/л. Уровень глюкозы после еды в капиллярной и венозной крови менее 7,8 ммоль/л.
Критерии постановки сахарного диабета
-
Уровень глюкозы натощак в капиллярной крови ≥ 6,1 ммоль/л, в плазме крови ≥ 7,0 ммоль/л.
-
Клинические проявления СД и уровень глюкозы в плазме или капиллярной крови при случайном исследовании в течение суток ≥ 11,1 ммоль/л.
-
Уровень глюкозы в плазме крови через 2 часа после приема (75 г) раствора глюкозы ≥ 11,1 ммоль/л.
Исследование следует проводить дважды. Однако при явной клинической картине сахарного диабета достаточно и одного положительного теста в пользу диабета.
Предрасположенность к сахарному диабету
Кроме того, выделяют промежуточные категории, характеризующиеся как нарушение толерантности к глюкозе (по старой классификации — предиабет, или латентный диабет, свидетельствующий о предрасположенности к заболеванию — как правило, к СД 1 типа) :
-
Уровень глюкозы натощак в капиллярной крови ≥ 5,6 и < 6,1 ммоль/л, в плазме крови между 6,1 – 7,0 ммоль/л определяется как нарушение гликемии натощак.
-
Нарушение толерантности к глюкозе – уровень глюкозы в плазме крови после перорального теста с нагрузкой глюкозой (75 г) между 7,8 – 11,1 ммоль/л.
При концентрации глюкозы в капиллярной и венозной крови натощак выше 5,6 ммоль/л, но меньше 6,1 ммоль/л, а в плазме менее 7,0 ммоль/л проводится пероральный глюкозотолерантный тест.
Методика проведения теста на толерантность к глюкозе (глюкозотолерантный тест (ГТТ))
Больной принимает перорально раствор глюкозы – 75 г в 250-300 мл воды в течение 5 мин. Глюкоза в крови – капиллярной или венозной, – или в плазме исследуется до приема глюкозы и через 2 часа после.
Трактовка результатов: если уровень глюкозы в крови через 2 часа – 11,1 ммоль/л и более, ставится диагноз сахарного диабета. Уровень глюкозы через 2 часа в капиллярной крови более 7,8 ммоль/л и менее 11,1 ммоль/л указывает на нарушение толерантности к глюкозе.
При дифференциальной диагностике типов сахарного диабета в первую очередь оценивают клиническую картину, возраст дебюта СД. Также возможно проведение анализа на С-пептид (концентрация в крови С-пептида соответствует концентрации инсулина), при СД 1 типа этот показатель снижен, в то время как при СД 2 типа уровень С-пептида чаще всего бывает повышен или в норме. Но при длительном течении СД 2 типа С-пептид может быть понижен. Наличие аутоантител к антигенам клеток поджелудочной железы говорит о наличии СД 1 типа.
Сахарный диабет 1 типа
Подавляющее большинство заболевает в возрасте до 30 лет. Симптомы, как правило, появляются остро, когда погибает более 90% бета-клеток островков Лангерганса поджелудочной железы.
Появляется жажда, частое мочеиспускание, снижение массы тела. Аппетит нормальный, нередко повышен. При отсутствии лечения инсулином все симптомы нарастают, появляется слабость, снижается аппетит и развивается диабетический кетоацидоз, кома и при отсутствии лечения смерть.
Так как при СД 1 типа имеется абсолютная инсулиновая недостаточность, требующая пожизненной инсулинотерапии, наиболее эффективным в настоящее время является базис-болюсный режим инсулинотерапии, который включает введение инсулина короткого (или ультракороткого) действия перед каждым приемом пищи плюс 1-2 инъекции базального инсулина (средней продолжительности действия или аналога инсулина длительного действия).
Сахарный диабет 2 типа
Клинические проявления СД 2 типа менее выражены, чем при СД 1 типа. СД 2 типа может длительно протекать без симптомов, и к моменту постановки диагноза у некоторых больных уже могут развиться хронические осложнения диабета, такие как диабетическая ретинопатия, нефропатия и полинейропатия. К развитию СД 2 типа предрасполагает избыточный вес или ожирение, генетическая предрасположенность. Могут быть жалобы на умеренную жажду, учащенное мочеиспускание. В редких случаях СД 2 типа может развиться остро с симптомами подобно СД 1 типа. Этому могут способствовать стрессовые ситуации, болезни или длительно не диагностированный СД. При СД 2 типа повышается риск инфаркта миокарда, нарушения зрения (вплоть до полной слепоты), заболевания почек, неврологических нарушений, гангрены.
Лечение СД 2 типа включает сбалансированную диету, физическую активность, пероральные антидиабетические препараты (монотерапия или комбинированная), при необходимости сочетание с инсулином.
Гестационный сахарный диабет (ГСД)
ГСД определяется как нарушение углеводного обмена, впервые возникшее во время беременности, но не соответствующее критериям манифестного диабета. ГСД ведет к существенному повышению материнской и перинатальной патологии. Увеличивается частота кесарева сечения, преэкламсии, родовых травм, макросомии плода и респираторного дистресс-синдрома у новорожденных. ГСД диагностируется согласно критериям международной ассоциации по изучению диабета и беременности (IADPSG,2010): натощак ≥5,1 ммоль/л, через час после приема 75 г глюкозы ≥ 10,0 ммоль/л, через 2 часа после приема 75 г глюкозы ≥ 8,5 ммоль/л. ГСД классифицируется по отклонению одной и более точек.
После выявления ГСД назначается низкоуглеводная диета. При отсутствии компенсации диабета на диете назначается инсулинотерапия.

Лечение диабета стволовыми клетками: уникальность метода
Методики клеточной терапии, активно внедряемые сегодня в передовых медицинских учреждениях мира, на практике демонстрируют высокую эффективность лечения диабета стволовыми клетками. Как и при борьбе с другими тяжелыми заболеваниями (например, артритом или гепатитом), специалисты используют уникальное свойство стволовых клеток дифференцироваться — трансформироваться в «нужные» клетки. В данном случае — в бета-клетки поджелудочной железы, отвечающие за выработку инсулина, а также в клетки сосудов, способствуя восстановлению микроциркуляции, которая является одной из самых первых мишеней при сахарном диабете.
Эффект от лечения диабета стволовыми клетками
Итак, цель, которая, которая преследуется при лечении диабета стволовыми клетками, многофакторна, как и само заболевание. Первоочередными задачами являются:
-
профилактика возникновения осложнений;
-
регулирование углеводного обмена;
-
снижение суточной дозы инсулина (при СД 1 типа);
Одно из безусловных преимуществ лечения диабета стволовыми клетками — отсутствие противопоказаний и побочных эффектов.
Лечение сахарного диабета стволовыми клетками в клинике ПБСК
Высокая результативность при использовании клеточных технологий подтверждена как зарубежными, так и отечественными медучреждениями, в том числе — нашим медицинским центром Покровского банка стволовых клеток.
Клеточная терапия осуществляется как с использованием собственных, аутологических материалов пациента (культур стволовых клеток костного мозга, жировой ткани), так и донорских биоматериалов, которые хранятся в общественном регистре доноров на базе Покровского банка и СЗГМУ им. Мечникова. Однако одним из наиболее перспективных направлений представляется лечение сахарного диабета стволовыми клетками, выделенными из крови пуповины. Преимущества метода с применением этого биологического материала очевидны: полностью безопасная и безболезненная методика выделения культуры; гораздо менее низкая цена (курс терапии с использованием донорской крови обходится в четыре раза дороже); самый широкий круг возможностей использования материала в случае возможных заболеваний (гепатит, диабет, онкологические заболевания и т.д.).

Именно поэтому в качестве одной из первоочередных задач специалисты Покровского банка видят создание масштабного фонда хранения стволовых клеток, выделенных из пуповинной крови — при возникновении рисков это позволит незамедлительно прибегнуть к высокоэффективному методу лечения с использованием собственных биологических материалов пациента.
МИФ - стволовые клетки перерождаются в раковые
ФАКТ - не зафиксировано ни одного случая, когда бы использование стволовых клеток спровоцировало онкозаболевание
МИФ - использование клеток - дело отдаленного будущего
ФАКТ - уже сегодня в мире число успешных операций с использованием стволовых клеток превышает 200 тысяч